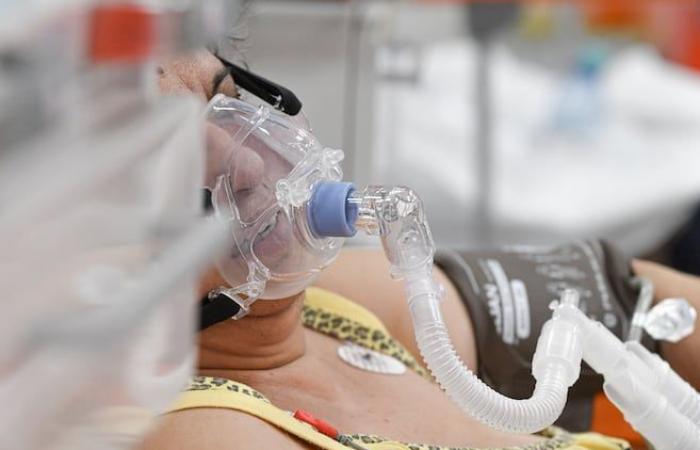
Des millions de patients reçoivent de l’oxygène chaque jour, que ce soit à l’hôpital ou à domicile. L’appareil, appelé « Free O2 », utilise l’intelligence artificielle pour ajuster le débit d’oxygène chaque seconde en fonction des besoins de la personne.
Cet outil a été développé à l’Institut universitaire de cardiologie et de pneumologie du Québec – Université Laval (IUCPQ). Il a été approuvé par Santé Canada en 2019.
À l’Hôpital général du Lakeshore, à Montréal, les tests de l’appareil effectués en unité de soins intensifs sont prometteurs.
Le dispositif a permis de réduire la durée moyenne d’hospitalisation des patients de 40 heures à 11 heures.
En réanimation, les infirmières et les inhalothérapeutes voient les patients toutes les heures, alors qu’aux autres étages, cette période peut être plus espacée. «Malgré une surveillance accrue, nous avons eu un gain de patients qui ont vu leur durée de séjour réduite de façon substantielle», souligne Kevin McElreavy, chef des activités respiratoires à l’Hôpital général du Lakeshore.
Le CIUSSS de l’Ouest-de-l’Île-de-Montréal continue d’intégrer la machine « Free O2 » dans d’autres établissements. En janvier, l’Hôpital LaSalle a fait l’acquisition de cette technologie.
Le ministère de la Santé et des Services sociaux a annoncé que trois autres sites servent de projets pilotes pour ce dispositif, soit le CHUM, le CISSS Montérégie-Centre et le CIUSSS du Saguenay–Lac-Saint-Jean. L’objectif est que les établissements de santé réussissent à démontrer l’intérêt de la technologie avant de l’introduire à plus grande échelle, a précisé le ministère dans une réponse écrite à La Presse Canadienne.
Méthode traditionnelle dépassée
« Free O2 » vise à remplacer le débitmètre à bille, une technologie inventée il y a plus d’un siècle et qui nécessite une surveillance importante du personnel.
« Donner de l’oxygène à nos patients malades est quelque chose que nous faisons depuis plus de 100 ans, mais la façon dont nous le faisons a à peine changé. C’est-à-dire que cela se faisait manuellement, nous connections l’oxygénation via une bouteille ou un système acheminé directement vers le patient avec un réglage effectué par un thérapeute », a détaillé M. McElreavy.
Au lieu d’ajuster manuellement la quantité d’oxygène administrée au patient, le nouvel appareil mesure en permanence la saturation en oxygène du patient et l’ajuste. Cela limite le risque de complications liées à l’hypoxémie (faible taux d’oxygène) et à l’hyperoxie (excès d’oxygène). Le nombre de patients sous-oxygénés est passé de 17,2 % à 2,5 %, selon des tests du CIUSSS de l’Ouest-de-l’Île-de-Montréal.
M. McElreavy précise que lorsqu’une détresse respiratoire survient, le personnel se mobilisera et prodiguera des soins appropriés au patient, évitant ainsi la possibilité d’un décès. Cependant, il estime qu’il ne faut pas négliger la détresse que ressent le patient lorsqu’il ne parvient pas à bien respirer.
L’appareil d’oxygénothérapie assistée par intelligence artificielle est également un atout dans le contexte actuel de pénurie d’inhalothérapeutes et d’infirmières. « Si le professionnel a 30 patients à prendre en charge, il ne peut pas tous les voir en même temps, il doit les voir les uns après les autres. Forcément, d’ici 1 heure du matin, il y a fort à parier que les besoins en oxygénation du patient auront changé », estime M. McElreavy.
Considérant que les tests dans son hôpital ont été effectués en soins intensifs où il y a une surveillance accrue des infirmières et des inhalothérapeutes, M. McElreavy croit que les avantages de l’appareil ont un plus grand potentiel aux urgences ou à d’autres étages où il y a moins de surveillance médicale.